
Аллергия — это реакция иммунной системы на внешние аллергены, такие как пыльца, пыль, пищевые продукты или домашние животные, или внутренние, такие как глистная инвазия. Симптомы аллергии включают насморк, сыпь, зуд, отек, затруднение дыхания и даже анафилактический шок. Но почему возникает аллергия и можно ли ее вылечить навсегда?
Аллергия считается одной из самых распространенных болезней в мире. Примерно 10-30% людей на планете страдают аллергическими заболеваниями, и это число растет. В обычной бытовой жизни можно столкнуться с немалым количеством аллергенов, которые так или иначе могут спровоцировать появление аллергической реакции.
Аллергия — это патологическая реакция иммунной системы на инородные вещества, которые обычно безопасны для организма, но иммунные клетки организма ошибочно распознают их как опасные и чужеродные, и поэтому отвечают защитным воспалительным процессом, называемым реакцией гиперчувствительности.
Вещества, вызывающие данное отклонение, называются аллергенами. Они могут представлять собой:
При контакте с аллергеном происходит высвобождение особого биологически активного вещества — гистамина. Данное вещество необходимо организму для поддержания нормальной жизнедеятельности и принимает участие в воспалительных и иммунных реакциях, в том числе направленных на борьбу с действительными патогенами — вирусами, бактериями, грибками, паразитами. Но при аллергии происходит «сбой» иммунитета — и иммунная система начинает реагировать выбросом гистамина на безвредные вещества, называемыми аллергенами. Именно благодаря гистамину и возникают характерные аллергические симптомы: сыпь, зуд, воспаление, насморк и другие.
В возникновении реакции гиперчувствительности «виновны» особые тучные клетки — это высокоспециализированные иммунные клетки соединительной ткани, которые участвуют в адаптивном иммунитете и являются основным источником медиаторов гистамина.
Гистамин в норме необходим организму для регуляции физиологических функций (деятельность центральной нервной системы, желудочно-кишечного тракта и др.), а также при повреждении тканей (медиатор аллергических и воспалительных реакций).
У человека гистамин содержится почти во всех тканях организма, где он хранится преимущественно в гранулах тучных клеток. Клетки крови, называемые базофилами, также содержат гранулы, содержащие гистамин. После высвобождения из гранул гистамин производит множество различных эффектов в организме.
В норме гистамин участвует в таких процессах:
Гистамин действует путем связывания с гистаминными рецепторами на поверхности клеток. Существует четыре типа рецепторов, которые называются Н1, Н2, Н3, Н4, однако аллергическую реакцию обусловливают именно рецепторы Н1. Обычные антигистаминные препараты блокируют как раз Н1-гистаминовые рецепторы, что приводит к уменьшению проявления симптомов.

Аллергическая реакция может возникнуть на такие аллергены:
| 1 | Многие аллергики часто страдают более чем одним типом аллергии. |
| 2 | Большинство детей перерастают некоторые виды аллергии (экзема, пищевая аллергия, астма). |
| 3 | Аллергия на орехи сохраняется на всю жизнь. |
| 4 | Пищевые добавки Е, генетически модифицированные продукты и фастфуд сами по себе не вызывают аллергию. |
| 5 | Прививки не вызывают аллергию. |
| 6 | Наиболее частыми причинами анафилаксии (опасной для жизни реакции) являются лекарства, еда и укусы насекомых. |
| 7 | Шанс на то, что у ребенка с одним родителем-аллергиком возникнет аллергия — от 30% до 50%, а если оба родителя аллергики, то у ребенка шанс — от 60% до 80%. |
Под обычной аллергией подразумевается реакция гиперчувствительности немедленного типа, ее также называют анафилактической.
При контакте с аллергеном (антигеном) организм вырабатывает особые антитела (иммуноглобулины класса Е или IgE). Данные антитела идентифицируют конкретный аллерген как вредный, даже если это не так, и запускают аллергическую реакцию с последующим выбросом гистамина, что сопровождается появлением характерных симптомов, которые могут вызвать воспаление кожи, носовых пазух, дыхательных путей или пищеварительной системы. Но как же это происходит?
Когда организм впервые вступает в контакт с аллергеном, происходит сенсибилизация — это повышенная чувствительность организма к определенным антителам. Организм в ответ на сенсибилизацию реагирует повышенным образованием антител, которые при накоплении и приводят к формированию гиперчувствительности. И уже после этого, когда происходит повторный контакт с аллергеном, возникает аллергическая реакция. Механизм ее возникновения проходит три этапа.
Стадии формирования аллергической реакции:
Хотя в большинстве случаев нельзя полностью вылечиться, терапия может помочь облегчить симптомы.
Несмотря на значительные исследования, полная картина причин аллергии все еще не полностью понята. Однако имеются основные факторы, которые, как считается, способствуют развитию аллергических реакций. К ним относятся:
Аллергия является многофакторным заболеванием, причины которого до сих пор до конца не изучены. Многие факторы играют свою роль в развитии этого состояния. Дальнейшие исследования в этой области могут помочь лучше понять механизмы развития и разработать более эффективные методы лечения и профилактики.
Симптомы аллергии зависят от вещества, вызывающего заболевание, и могут влиять на дыхательные пути, носовые ходы и пазухи, кожу и пищеварительную систему.
Реакция на аллерген приводит к высвобождению гистамина и других химических веществ организма. Эти вещества становятся причиной возникновения симптомов — обычно легких, но раздражающих, а иногда тяжелых и опасных. В зависимости от вида аллергии могут возникать как общие, так и специфические симптомы аллергических реакций.
Типичные симптомы большинства аллергий:
Симптомы аллергического ринита и обычной простуды крайне схожи, что иногда затрудняет отличить простуду от сенной лихорадки.
К симптомам аллергического ринита относят:

Симптомы поллиноза также могут быть вызваны распространенными раздражителями, такими как:
Аллергический ринит может быть сезонным (то есть, аллергия возникает весной, летом или ранней осенью), либо же круглогодичным (симптомы могут сохраняться целый год).
Чаще всего встречается у младенцев и детей, но может появиться в любом возрасте. Заболевание даже может возникнуть на продукты, которые человек ел годами без каких-либо проблем.
К симптомам пищевой аллергии относятся:
Большинство аллергических реакций возникают в течение 30 минут после употребления пищи. Часто реакция возникает в течение 5-10 минут, но может происходить и через 4-6 часов после приема внутрь.
Непереносимость лактозы — частый пример. Люди, страдающие от этой патологии, плохо переваривают один из сахаров в молоке и могут испытывать боли в животе или диарею, когда пьют молоко или едят молочные продукты. Несмотря на то, что симптомы пищевой непереносимости могут вызывать дискомфорт, это состояние не опасно.
Есть также другие состояния, такие как глютеновая болезнь, которые могут вызывать реакции на продукты (у людей с глютеновой болезнью имеется непереносимость на все продукты, содержащие глютен), которые сами по себе не вызывают аллергию.
Для начала стоит понимать, что при укусе насекомого может отмечаться абсолютно нормальная, здоровая реакция на повреждение кожного покрова — к таковым относятся боль, отек и покраснение в месте укуса. Для уменьшения выраженности и для полного устранения таких симптомов обычно достаточно продезинфицировать место укуса и приложить что-нибудь холодное.
Самая серьезная реакция на укус насекомого — аллергическая. Это состояние требует немедленной медицинской помощи.
Симптомы аллергии на укусы насекомых могут включать одно или несколько из следующих проявлений:
Поскольку медикаментозные средства проникают в системный кровоток, то и симптомы лекарственной аллергии могут проявляться практически во всех органах и системах.
К признакам и симптомам аллергической реакции на лекарственные препараты относятся:
Человек не всегда может понять, что именно стало причиной симптомов и каких аллергенов ему следует избегать.
В случае возникновения аллергической реакции потенциальному пациенту требуется обратиться к аллергологу, а также к иммунологу для диагностирования аллергии и выявления сенсибилизации (процесс приобретения повышенной чувствительности к аллергену) к тому или иному триггеру (аллергену).
Первым этапом диагностики аллергии, как и любой другой болезни, является сбор анамнеза больного путем беседы с врачом. История симптомов аллергика важна для диагностики всех аллергий, включая то, меняются ли они в зависимости от времени суток, сезона, воздействия домашних животных и других потенциальных аллергенов, а также изменений в диете.
Следующий этап — сдача анализов.
Самым первоочередным является сдача общего анализа крови (ОАК). Это необходимо для того, чтобы определить, являются ли симптомы реальной аллергией или вызваны другими проблемами. Например, повышенное содержание эозинофилов (эозинофилия) в крови (свыше 5%) может быть первым сигналом того, что у человека аллергия, но это также может свидетельствовать о гельминтозе. Лейкоцитоз (высокое содержание лейкоцитов в крови) также считается признаком наличия аллергии, но не только.
Кожные пробы — это самый распространенный метод тестирования на аллергию. Пробы могут включать внутрикожное введение аллергена, царапины (насечки) или пластыри (патчи). Суть такого теста заключается в том, что доктор делает:
Кожные пробы могут быть даже вариантом для маленьких детей и младенцев в зависимости от обстоятельств.
После любого типа теста за участком кожи наблюдают в течение примерно 15 минут, чтобы увидеть, не развивается ли реакция. Волдырь или бугорок (приподнятый, красный, зудящий) указывает на наличие антител. Чем больше волдырь и отеки, тем выше чувствительность.
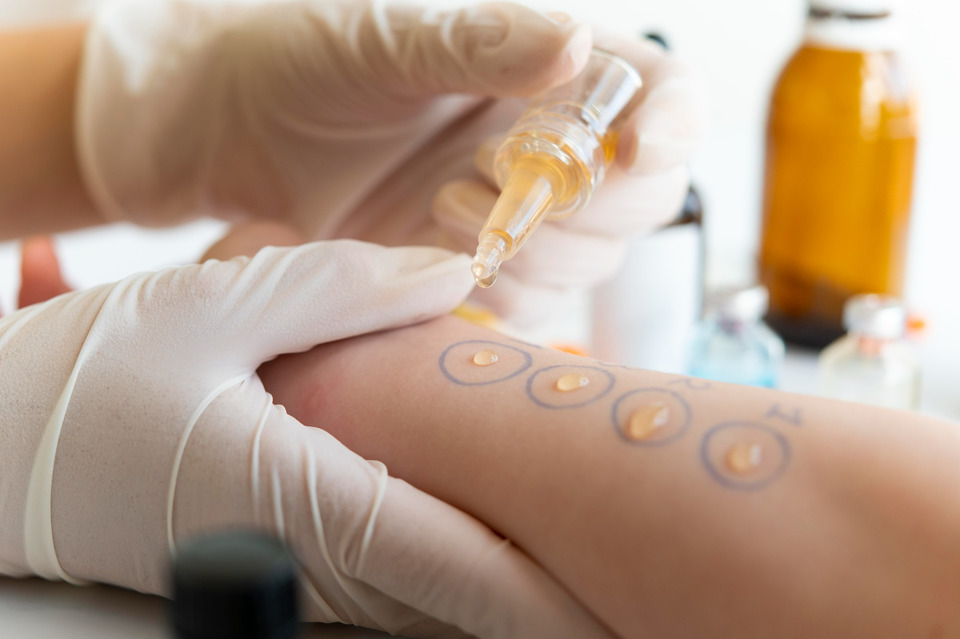
Основные показания к постановке кожных проб:
Противопоказания для выполнения кожных проб:
Хотя кожная проба может показаться простой, ее должны проводить обученные практики, понимающие переменные и риски процедуры тестирования.
Анализы крови на аллергены могут использовать вместо или вместе с кожными пробами, чтобы помочь диагностировать вид аллергии. Данный анализ имеет название — радиоаллергосорбентный тест (РАСТ).
Данная процедура проста и не требует специальной подготовки к ней, однако на момент ее проведения стоит прекратить прием антиаллергических средств.
Производится забор венозной крови, которая анализируется на наличие специфических антител, вырабатываемых иммунной системой в ответ на аллерген.
Анализ крови измеряет уровни антител IgE к аллергии, которые вырабатываются, когда кровь смешивается с рядом аллергенов, и отправляется в лабораторию. Если у человека аллергия на какое-либо вещество, в образце крови может повыситься уровень IgE.
При диагностировании анализа крови на уровень определяемых антител имеется несколько видов специальных панелей, каждая из которых содержит набор аллергенов:
В зависимости от жалоб пациента и сбора его анамнеза врач определит, на какую именно панель аллергику необходимо провести анализ.
Данный метод диагностирования имеет высокую эффективность и достоверность результатов. Анализ крови может быть использован, если у человека есть проблемы с кожей, например, экзема, если он принимает лекарства длительного действия или прием которых не может прекратить, а также в случае если человек имеет противопоказания к проведению теста кожных проб.
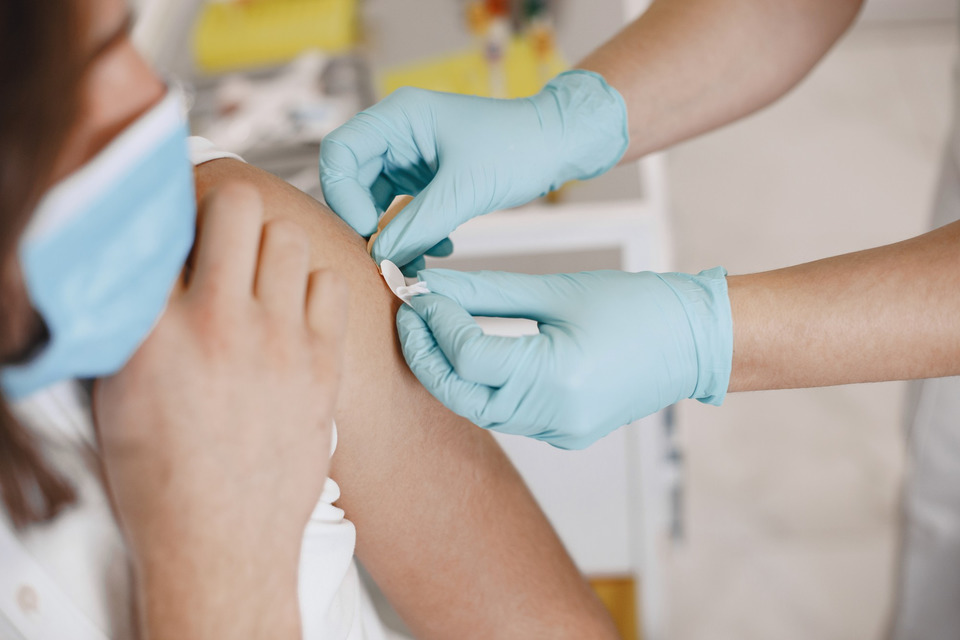
Лучший способ предотвратить аллергическую реакцию — избегать контакта с агрессивным аллергеном. Однако во многих случаях это непрактично, а иногда и невозможно, например, когда аллергеном является пылевой клещ. Именно поэтому существует эффективный способ в некоторых случаях обратить вспять развитие аллергии у человека. Это новый метод лечения аллергии — аллергенспецифическая иммунотерапия (АСИТ).
Это потенциально модифицирующая болезнь терапия, которая эффективна для лечения аллергии и облегчения симптомов у людей с хроническим состоянием. АСИТ является долговременным и эффективным лечением.
Аллергенспецифическая иммунотерапия показана пациентам со следующими симптомами:
Пациенты с аллергическими состояниями являются отличными кандидатами для проведения АСИТ, особенно те, у кого есть симптомы, которые не контролируются фармакологической терапией или мерами избегания триггеров, а также те, кому требуются высокие дозы лекарств, несколько лекарств или и то, и другое для поддержания контроля над заболеванием. Аллергенспецифическая иммунотерапия подойдет и тем, кто желает избежать длительного использования терапии медикаментами для симптоматического лечения.
Противопоказания к применению АСИТ:
С осторожностью данный метод лечения применяют:
Иммунотерапия аллергии или десенсибилизация включает введение определенного аллергена в постепенно увеличивающихся дозах, что в конечном итоге приводит к развитию иммунитета или толерантности (невосприимчивости) к аллергену. На практике лечение можно вводить в виде капель, в виде растворимой таблетки под язык или в виде инъекции в руку.
АСИТ обычно проводят в холодное время, а точнее осенью, до начала цветения всех аллергенных растений, деревьев и сорняков.
Имеющиеся данные свидетельствуют о том, что не менее 3 лет аллергенспецифической иммунотерапии дают положительный эффект у пациентов с аллергией, которая может сохраняться в течение нескольких лет после прекращения терапии. Также большинство аллергологов рассматривают возможность прекращения иммунотерапии после 5 лет адекватного лечения. Недавние данные показали, что только 2 года иммунотерапии, подкожно или сублингвально, недостаточно для обеспечения длительного эффекта.
Аллергенспецифическая иммунотерапия сопряжена с риском анафилактических реакций (серьезных аллергических реакций, которые быстро развиваются и могут привести к смерти), поэтому ее могут назначать только врачи, имеющие соответствующую подготовку в области лечения аллергии и использования иммунотерапии (например, аллергологи и иммунологи). Инъекции следует делать в присутствии врача и в клиниках, которые оборудованы для лечения возможных опасных для жизни реакций.
Излечение при применении метода АСИТ может не наступить в случае запущенной и тяжелой бронхиальной астмы.
Несмотря на успехи, достигнутые в лечении аллергии, необходимы дополнительные стратегии для лечения других аллергий. Клинические испытания по снижению чувствительности к пищевой аллергии продолжаются, и в настоящее время нет доступных продуктов для клинического использования. Это лечение должно проводиться только под наблюдением квалифицированного врача.
Во время АСИТ меняются реакции иммунной системы. Эти изменения могут включать производство меньшего количества IgE, производство «блокирующих» антител IgG и производство большего количества регуляторных Т-клеток, способствующих толерантности и менее активному иммунному ответу. Однако точный механизм десенсибилизации еще не известен, и вполне вероятно, что у разных пациентов после лечения наблюдаются разные иммунные профили.
Также читайте о том, что такое аллергия на металл, кто в зоне риска и как с ней справляться.
apteka911.ua — первая инновационная медицинская площадка, которая всегда рядом с вами!
Мы публикуем достоверную и актуальную информацию на сайте (инструкции, описания, статьи). Но даже тщательное изучение инструкции не является поводом заменить визит к врачу самолечением. Администрация сайта apteka911.ua не несет ответственности за возможные последствия, возникшие в результате использования информации на сайте. Помните, что CАМОЛЕЧЕНИЕ МОЖЕТ БЫТЬ ВРЕДНЫМ ДЛЯ ВАШЕГО ЗДОРОВЬЯ.
ВНИМАНИЕ! Цены актуальны только при оформлении заказа в электронной медицинской информационной системе Аптека 9-1-1. Цены на товары при покупке непосредственно в аптечных заведениях-партнерах могут отличаться от указанных на сайте!
{{docMaster.documentName}}
{{docVisa.documentName}}